|
Nigeria, el último país de África subsahariana
en notificar un caso de polio, lleva tres años sin un nuevo
registro de la enfermedad, lo que es un primer paso para certificar
a toda la región libre de esta enfermedad, han informado la
Organización Mundial de la Salud (OMS) y las autoridades nigerianas.
Esta dolencia infecciosa, causada por un virus, no tiene cura,
pero es prevenible por vacuna. Los síntomas incluyen fiebre,
fatiga, vómitos, dolor de cabeza, y puede llegar a causar,
en algunos casos, parálisis en las extremidades. A pesar de
este "gran paso", el director ejecutivo de la agencia nigeriana
de desarrollo para la salud (NPHCDA), Faisal Shuaib, ha pedido
tomarse esta noticia con "una cauta euforia". "El logro evidentemente
no hubiera sido posible sin las nuevas estrategias adoptadas
contra la poliomielitis y otras enfermedades prevenibles por
vacunación", ha subrayado Shuaib en un comunicado. El último
brote de polio en Nigeria y en todo lo que la OMS considera
región africana, que no incluye algún país subsahariano como
Somalia o Sudán del Sur se declaró en 2016 en el noreste
del país.
Nigeria ya fue excluida de la lista de países
endémicos en 2015, pero dos años después se produjo un rebrote.
Los casos reportados entonces por las autoridades nigerianas
fueron los de dos niños afectados por parálisis flácida y
se produjeron en el Estado de Borno, al nordeste del país,
que es una zona azotada por un conflicto con el grupo yihadista
Boko Haram donde las campañas de vacunación no se pudieron
llevar a cabo. De hecho, aquella primera vez que Nigeria fue
declarada libre de polio, desde la OMS se advirtió que en
amplias áreas de los estados controlados por los terroristas
no se habían podido realizar las campañas ya que no solo tenían
los territorios bajo control, sino que incluso habían señalado
a los vacunadores como uno de sus objetivos. La OMS en aquel
momento temió que el virus pudiera estar circulando fuera
de control y que se produjeran nuevos contagios, algo que
finalmente no se ha producido.
Desde aquella notificación, Nigeria ha llevado
a cabo "esfuerzos loables" para acabar con el virus, según
el encargado de la OMS en el país, Peter Clement. Desde 2012,
prácticamente se ha quintuplicado la cantidad de voluntarios
que participan en la movilización de comunidades durante las
campañas de inmunización. Una vez cumplidos los tres años
sin nuevos casos, el país tendrá que dar los últimos datos
sobre la enfermedad en marzo de 2020, y si se comprueba que
no ha habido ningún contagio, la región entera será declarada
libre de polio a mitad de 2020, dejando solo a la zona del
Mediterráneo oriental que incluye el norte de África, Oriente
Medio y Lejano oriente como la única con casos de la enfermedad
en todo el mundo. En el resto del mundo, la enfermedad aún
está presente en Pakistán y Afganistán.

Un joven con una gorra que llama a acabar con
la polio, durante la conferencia en Abuja (Nigeria) en la
que se anunciaba que se cumplían tres años sin nuevos casos
en el país. AFOLABI SOTUNDE REUTERS EFE
Gobiernos de todo el mundo y otros donantes,
prometieron en 2017, 1.200 millones de dólares para ayudar
a completar una lucha que ya lleva 30 años contra la poliomielitis.
En su peor momento, la epidemia de polio llegó a causar 350.000
parálisis infantiles al año. Pero en 2016 solo se informó
de 37 casos y aquel año el número se mantiuvo en seis.
Por más impresionantes que sean estos avances, la victoria
contra la polio todavía no está asegurada. Y hay un factor
que será determinante para el éxito: las mujeres vacunadoras.
Las mujeres llevan mucho tiempo en la vanguardia
de la lucha mundial contra la polio. En lugares como las zonas
tribales de Pakistán, es común que no se permita el ingreso
de vacunadores varones desconocidos a las casas; pero las
trabajadoras sanitarias pueden entrar y ofrecer otros servicios
sanitarios básicos.
En los lugares donde la polio aún persistia
en aquellos años (Pakistán, Afganistán y Nigeria),
las vacunadoras como Deepika trabajaban sin descanso para
llegar a cada niño. Esta "última milla" era la campaña global
para erradicar la enfermedad. Según un informe publicado en
aquella época, más de un millón de niños estaban sin
vacunar, de los que 858.000 estaban en Pakistán.
|
The World Bank es una de las mayores fuentes de financiación
y conocimiento del mundo para los países en desarrollo.
Sus cinco instituciones comparten el compromiso de reducir
la pobreza, aumentar la prosperidad compartida y promover
el desarrollo sostenible.
The last mile, fue la gran campaña para la
erradicación mundial de la poliomielitis.
Hace treinta años, la poliomielitis afectaba a casi
350.000 personas al año en 125 países. En 2017, el poliovirus
estaba circulando en solo dos países, Afganistán y Pakistán,
donde se reportaron cinco casos nuevos en 2017. Pero
el progreso para eliminar la poliomielitis en la región
ha sido difícil, particularmente en el noroeste de Pakistán,
un área afectada por inundaciones mortales, conflictos
en curso y ataques contra los trabajadores de la salud
de la vacuna. En muchos países en desarrollo, y en Pakistán
en particular, las barreras para mejorar el desempeño
de inmunización de rutina no son solo financieras sino
sistémicas. Aunque Pakistán ha hecho grandes avances
en la prestación de servicios, la cobertura de inmunización
en el país se ha estancado desde la década de 1990,
con una proporción de niños que están completamente
inmunizados que oscila entre el 16% en Baluchistán y
el 82% en Punjab , y varía considerablemente entre las
divisiones socioeconómicas.
Para muchos países donde se ha eliminado la poliomielitis,
se ha logrado el éxito a través de fuertes programas
nacionales de inmunización rutinarios que incluyen una
vacuna contra la polio. Para alcanzar y mantener la
interrupción de la transmisión del poliovirus en Pakistán
y Afganistán, fueron esenciales estos programas, con
una cobertura alta y equitativa. La comunidad internacional
ha realizado una gran inversión en la erradicación de
la poliomielitis, incluidos más de 800 millones de dólares
del Grupo World Bank desde 2003. Más de un tercio de
la inversión ha sido en Pakistán. Pero sabemos que la
poliomielitis en cualquier lugar es una amenaza, y que
esto es particularmente cierto en países con sistemas
de salud débiles.
Por lo tanto, fortalecer los sistemas de salud y los
programas de inmunización de rutina es imprescindible
para salvaguardar las inversiones y los progresos realizados
a nivel mundial. Uno de los aspectos más destacados
del esfuerzo de erradicación mundial de la poliomielitis
y el fortalecimiento de la inmunización han sido los
esfuerzos financieros innovadores de muchos socios internacionales
para el desarrollo, incluido el Rotary International,
que apoyan los esfuerzos de los gobiernos en varios
países.
Gavi, la Alianza de Vacunas, reúne a países, donantes,
organizaciones de desarrollo, organizaciones de la sociedad
civil y la industria de las vacunas, para aprovechar
los recursos disponibles y los instrumentos financieros
innovadores. Gavi también está en una posición única
para realizar inversiones de impacto y agrupar la demanda
de vacunas de países de bajos ingresos para reducir
los precios de las nuevas vacunas. El Grupo World Bank
está aportando mecanismos financieros innovadores y
experiencia para ayudar a los países a forjar un camino
hacia el financiamiento sostenible de la inmunización.
La Fundación Gates ha sido un socio clave en la provisión
de recursos financieros y técnicos para utilizar plenamente
las herramientas proporcionadas por el Grupo World Bank
. Pero las inversiones en inmunización global por sí
solas no son suficientes para garantizar la erradicación
de enfermedades como la poliomielitis. Los esfuerzos
a nivel de país son fundamentales para tener éxito y
Pakistán ofrece un buen ejemplo de país y socios que
se unen para abordar integralmente la inmunización.

La Fundación Bill y Melinda Gates es la fundación privada
de caridad más grande del mundo.
El Programa Ampliado de Inmunización (EPI) del Gobierno
de Pakistán, cuyo objetivo es inmunizar a todos los
niños contra ocho enfermedades prevenibles por vacunación,
incluida la poliomielitis, es una asociación conjunta
entre el gobierno y los socios para brindar apoyo técnico
y financiero para hacer realidad la inmunización de
rutina para más de 5 millones de niños en Pakistán.
En abril de 2016, el Grupo del Banco Mundial aprobó
un crédito de 50 millones de dólares de la Asociación
Internacional de Fomento (AIF), el fondo del Grupo World
Bank para ayudar a los países más pobres. El crédito
ayudó a Pakistán a aumentar la disponibilidad
de vacunas para enfermedades infecciosas, incluida la
poliomielitis. Las actividades se centraron particularmente
en niños menores de dos años en los hogares más pobres
donde la cobertura de inmunización es más baja.
Como parte del Proyecto Nacional de Apoyo a la Inmunización
(NISP), Pakistán aumentó el acceso a vacunas
más novedosas.
La Fundación Bill y Melinda Gates también apoyó
el proyecto a través de un innovador mecanismo de reducción,
que permite la conversión parcial del crédito de la
AIF en una subvención si el proyecto logra sus objetivos.
Un enfoque similar en Nigeria tuvo similar éxito.
En 2015, el país pudo interrumpir con éxito la transmisión
de la enfermedad de la poliomielitis.
La inmunización en sí misma debe verse como un indicador
clave y un servicio de salud fundamental de un sistema
de salud funcional para lograr la Cobertura Universal
de Salud (CUS). El Grupo World Bank ayuda a los países
a fortalecer la sostenibilidad financiera del sector
en su conjunto, brindando a más niños un acceso equitativo
y asequible, a un paquete básico de intervenciones.
La inmunización es a largo plazo la intervención más
rentable para prevenir muchas de las enfermedades infecciosas
graves de la infancia. No sorprende que los países que
están más avanzados en el logro de la cobertura universal
de salud también sean líderes en inmunización, ayudando
a sus ciudadanos a disfrutar de una mejor salud y mejores
medios de vida.

|
Los niños paquistaníes más inaccesibles son
aquellos que viajan, visitando a diversos parientes mientras
sus familias buscan una vida mejor, lo que a menudo implica
cruzar la frontera con Afganistán. Algunos de estos niños
reciben la vacuna en puestos de frontera, pero muchos no.
Por eso el consejo supervisor propuso adoptar una estrategia
distinta: no buscar a los niños en tránsito, sino allí donde
residan, por corta que sea su estadía. Esto demandaba un profundo
conocimiento local, para poder prever cuándo regresaria un
niño al pueblo y enviar entonces a una vacunadora. ¿Y quiénes
pueden estar mejor informadas al respecto que las mujeres
de las comunidades necesitadas de este servicio?
En el distrito paquistaní de Kohat, al sur de
Peshawar, las vacunadoras ayudaron a reducir la cantidad de
niños sin vacunar de 30.000 a 22.000, y la cantidad de rechazos
a las vacunas de unos 4.000 a 400. Estas valientes y esforzadas
mujeres hicieron su trabajo enfrentando grandes obstáculos
que incluian la falta de seguridad para ellas mismas. Una
trabajadora sanitaria contó en 2017 que desde hacía
16 años iba de puerta en puerta para vacunar a niños contra
la polio. Su familia le rogaba que lo dejara, pero ella siguió,
alentada por el hecho de que en la zona donde vivia no había
un solo caso de parálisis infantil desde hacia años. Pero
en Quetta, el lugar de Pakistán con más niños vulnerables,
había escasez de vacunadoras. En esa zona la cantidad
de casos de polio confirmados iba en aumento.
Las dos ciudades nos muestran cómo funcionaba
el combate a la polio: el éxito o el fracaso dependia de las
vacunadoras. Para mantenerlas en esta lucha, era esencial
allanarles los obstáculos que enfrentaban, como la inseguridad
personal, las restricciones sociales o la poca remuneración.

Las vacunadoras que desafían los prejuicios
y transforman vidas en Bangladesh.
Desde que en 2014 Unicef comenzó a priorizar
la contratación de mujeres para su programa de erradicación
de la polio, la cantidad de vacunadoras creció en forma impresionante.
Casi el 62% de quienes administran la vacuna en Nigeria son
mujeres; porcentaje que en Pakistán es de un 58% y en Afganistán,
30%. Aidan OLeary, coordinador para Unicef de la campaña
contra la polio en Pakistán, señaló: "Nuestras vacunadoras
son las que están impulsando todo el avance operativo que
hemos logrado". Es verdad que en esta lucha global hay otras
personas involucradas, además de las vacunadoras. Líderes
religiosos y locales han tenido un papel fundamental en promover
la comprensión y la participación de la gente y, en ocasiones,
las vacunadoras necesitan que las proteja personal policial
y militar. Y, po r supuesto, la campaña no hubiera tenido
continuidad sin compromiso político en las esferas más altas.
Pero en última instancia, las mujeres de las comunidades interesadas
conocen el terreno como nadie y son las mejor preparadas para
cumplir la tarea. Completar la última milla demandará creatividad
y tenacidad, y el apoyo de Gobiernos y donantes a estas mujeres
que nos ayudarán a cruzar la línea de llegada hacia un mundo
en el que nunca más enferme un solo niño de polio.
|
La circulación de noticias falsas sobre supuestos efectos
negativos de las vacunas ha llegado a India, donde la
desinformación y las pobres infraestructuras que conectan
su vasta geografía ya eran un problema logístico importante
para el desarrollo del programa de inmunización más
grande del mundo, que trata de cubrir a cerca de 444
millones de menores. Solo en Bombay, capital económica
del país y epicentro de la industria del entretenimiento,
decenas de colegios impidieron en 2018 que los funcionarios
sanitarios realizasen las campañas de vacunación debido
a rumores sobre sus posibles peligros" compartidos en
WhatsApp, según un reportaje del Wall Street Journal.
Hemos recibido informes de comunidades reacias a vacunar
a menores y actuamos en consecuencia, confirmó
el doctor Pradeep Haldar, comisario adjunto de la División
de Inmunización del Ministerio de Salud de India. Aunque
no se refiere a negativas de ningún centro escolar en
particular. No obligamos a vacunar a la población,
pero reforzamos nuestras estrategias de comunicación
en redes sociales y otros medios para acabar con mitos
y creencias equivocadas, explicó Haldar, que
subrayó el esfuerzo realizado por la campaña
nacional de vacunación india: se ha inmunizado a más
de 310 millones de niños según datos del Gobierno, cuando
apenas la mitad estaban vacunados en la década de los
noventa. Ahora, una campaña de desinformación del movimiento
antivacunas amenaza el esfuerzo de las autoridades sanitarias
en India. Según la investigación realizada por el Wall
Street Journal, el mensaje No uses vacunas. Salva la
vida de nuestros niños está siendo compartido a través
de WhatsApp, junto a enlaces sobre autismo y otras enfermedades,
además de vídeos vinculados a cuentas estadounidenses
de YouTube. En febrero de 2019, en Estados Unidos, la
permisividad de Facebook (dueño de Whatsapp) con respecto
a anuncios de "controversias sobre vacunas" para cerca
de 900.000 interesados y la propaganda en canales privados
provocó una respuesta de la compañía ante la presión
de las autoridades sanitarias.
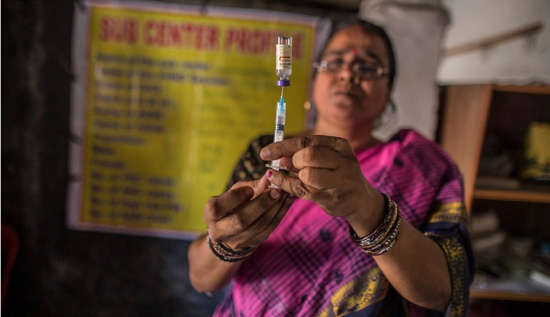
Una enfermera de la localidad india de
Jamarasuan prepara una vacuna durante una campaña de
inmunización infantil. UNICEF
Un mes después, Facebook informaba de que la compañía
había decidido tomar medidas contra las cuentas que
patrocinaban engaños relativos a las vacunas identificadas
por la Organización Mundial de la Salud (OMS) y el Centro
de Control y Prevención de Enfermedades de Estados Unidos.
La decisión se hizo extensiva a otras plataformas digitales.
Así, Instagram también decidió bloquear esos contenidos
y Amazon eliminó algunos documentales antivacunas de
su servicio de retransmisión Prime Video tras un reportaje
de CNN que informaba de la presencia de comentarios
antivacunas en la web. En Mayo de 2019, aprovechando
la semana mundial de inmunización y tras los brotes
de enfermedades prevenibles con vacunas, el Fondo de
la ONU para la Infancia (Unicef) inició la campaña #VaccinesWork
(#VacunarFunciona) para concienciar a través de redes
sociales sobre la importancia de proteger la salud de
los menores. La organización insiste en que las campañas
de vacunación contra el sarampión, la neumonía, el cólera
o la difteria salvan tres millones de vidas anualmente,
subraya que alrededor de 1,5 millones de niños murieron
en 2017 debido a enfermedades para las que existen vacunas
y alerta del peligroso aumento de brotes de sarampión
en países de rentas altas debido, entre otras cosas,
a la desinformación en medios digitales y redes sociales.
Esto se une al escepticismo y a la falta de acceso a
vacunas en países en vías de desarrollo.
A pesar del ser uno de los mayores productores y exportadores
de vacunas del mundo, India es hogar de casi un tercio
de los 20 millones de niños sin inmunidad o vacunados
deficientemente. Según informa Forbes India, el 44%
de los menores del país no reciben cobertura completa,
lo que hace que un millón mueran anualmente antes de
cumplir cinco años. De acuerdo con los datos de Unicef,
que se refiere a la situación de los países de rentas
bajas como crítica, cerca de 2,9 millones de menores
indios no han recibido la primera dosis contra el sarampión,
convirtiéndolo en el segundo país del mundo con mayor
proporción de población infantil sin inmunidad y donde,
además, decenas de miles de bebés nacen con deformaciones
por la rubeola. De los más de 1.250 millones de habitantes
del subcontinente indio, un 65% de la población habita
en zonas rurales con pobres sistemas educativos y de
infraestructuras.
Allí, las vacunas son vitales para evitar brotes. Y
las campañas de sensibilización, imprescindibles para
acabar contra prejuicios y creencias equivocadas. Pero
la desinformación sobre la importancia de la inmunización
de la población vulnerable también afecta a las grandes
ciudades. A comienzos de 2019, más de 300 escuelas privadas
de Nueva Delhi, capital de India, optaron por no participar
en la campaña contra el sarampión y la rubeola (MRV,
en sus siglas en inglés) alegando falta de confianza.
También en febrero de ese año, el Ayuntamiento
de Bombay, responsable de la inmunización local, amenazó
con cancelar la licencia de 16 escuelas públicas y privadas
ante su negativa a participar en el programa de vacunas.

El escepticismo de algunas comunidades locales indias
se agrava con la reciente llegada de campaña antivacunas
en WhatsApp, una información difícil de controlar y
al que 300 millones de nuevos usuarios, con escasa educación
digital, tienen acceso gracias a la llegada de internet
a casi todos los rincones de la geografía india en los
últimos años. A diferencia de Facebook y otras redes
sociales, donde el contenido público puede ser supervisado,
WhatsApp es una aplicación de mensajería personal. Según
un estudio de la BBC, el 72% de sus usuarios en India
encuentran dificultades para diferenciar contenidos
falsos en la red de mensajería por excelencia, donde
el 37% de los mensajes están relacionados con conspiraciones
tecnológicas. La campaña antivacunas no ha originado
reacciones en India, por ahora, aunque el país no es
ajeno a la repercusión de noticias falsas en WhatsApp.
A principios de 2018, un aluvión de linchamientos a
causa de bulos por las redes sociales causó varias decenas
de muertos en el país.

El aire de Nueva Delhi está tan contaminado
que respirarlo equivale a fumar 45 cigarrillos al día.
En el vecino Pakistán, una serie de ataques a trabajadores
humanitarios a principios de 2019 hizo que cundiese
el pánico ante una escalada de violencia contra los
equipos sanitarios que intentan acabar con la polio.
Es la tercera nación del mundo con mayor proporción
de población infantil sin inmunidad, Pakistán es uno
de los tres países que no ha acabado con la transmisión
de esta enfermedad debido a la desconfianza, inflamada
por las alegaciones de que la inteligencia estadounidense
habría usado una campaña de vacunación falsa para encontrar
a Bin Laden.
|

Minda Dentler sobrevivió a la polio y es una
activista para la salud mundial. En 2013 fue la primera atleta
mujer en silla de ruedas que completó el Ironman World Championship,
en Hawái.
|
Hace unos años, parecía que la campaña global para
erradicar la poliomielitis se había estancado. Tras
décadas de trabajo continuo, el virus seguía siendo
endémico en Pakistán, Afganistán y Nigeria. Luego, en
2013 y 2014, se descubrió que había vuelto a aparecer
en siete países africanos y de Oriente Medio de los
que ya había sido erradicado, lo que motivó a la Organización
Mundial de la Salud a declarar una emergencia de salud
pública de importancia internacional. A pesar de este
retroceso, el mundo hoy está más cerca que nunca de
erradicar la polio. En 2015, hubo solo 74 casos nuevos:
80% menos que el año anterior, y el total anual más
bajo de la historia. Y todos se concentraron en solo
dos países: 54 en Pakistán y 20 en Afganistán. En 2016
se encarrilaron dieciocho meses sin que el virus se
detectara en África. Los motivos detrás de este avance
notable son aleccionadores, y muestran los desafíos
a los que se enfrenta el personal sanitario y el mejor
modo de superarlos.
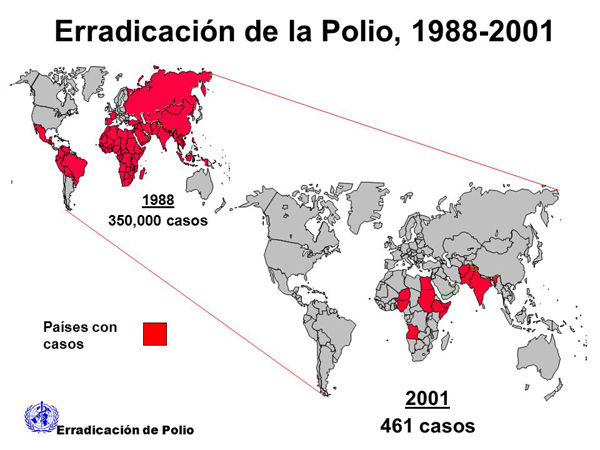
Los obstáculos contra la erradicación de la polio ya
no son médicos: allí donde los programas de vacunación
pueden trabajar sin impedimentos, no hay polio. De 2010
a 2016, los casos se dieron casi exclusivamente en cinco
países en guerra: Nigeria, Pakistán, Afganistán, Somalia
y Siria. Como los programas de inmunización dependen
de los gobiernos nacionales y de la OMS (que como organismo
especializado de las Naciones Unidas trabaja en conjunto
con las autoridades), la vacunación es difícil en áreas
donde hay milicias rebeldes enfrentadas al Estado.
La menor incidencia de polio fue en gran medida resultado
de un mejor acceso a esas áreas. En Nigeria y Pakistán,
la vacunación pudo continuar después de que fuerzas
oficiales reaseguraron el control estatal de los territorios
en conflicto. En Nigeria, la mayoría de los casos de
polio se dieron en el norte y el este del país, donde
el grupo terrorista Boko Haram asesinó y secuestró a
trabajadores sanitarios, lo que interrumpió los programas
de inmunización y dejó a más de un millón de niños sin
protección. Pero cuando una fuerza militar regional
obligó a los terroristas a replegarse a zonas montañosas
y boscosas despobladas, el personal pudo entrar a áreas
a las que antes no tenía acceso.
En Pakistán, la polio se concentra en territorios tribales
bajo administración federal situados en el noroeste
del país, donde son más fuertes los talibanes. En 2012,
los líderes de las milicias de la región prohibieron
las campañas de vacunación, creyendo que se las usaba
para reunir inteligencia para ataques con drones de
Estados Unidos. Eso llevó a que entre uno y 3,5 millones
de niños pakistaníes no fueran vacunados. La situación
cambió a mediados de 2014, cuando el ejército pakistaní
recuperó para el control estatal grandes áreas de la
región. En un solo año, la cantidad de casos de polio
se redujo de 306 a 54.
Recuperar el control de zonas en conflicto por la vía
militar no es el único modo de mejorar el acceso de
los trabajadores sanitarios, y en algunos casos puede
no ser el más eficaz. En Afganistán, Somalia y Siria,
ante la falta de capacidad o voluntad del gobierno para
imponer su autoridad sobre territorios rebeldes, los
trabajadores sanitarios tuvieron que adaptarse a la
realidad política, y se pusieron de acuerdo con las
milicias para poder entrar.

Los talibanes afganos cooperan desde los noventa con
los programas de vacunación contra la polio. En la mayoría
de los casos, los líderes locales aceptaron la entrada
de los trabajadores sanitarios, porque ven esos programas
como un modo de reforzar su autoridad sobre la población
dándole protección. Los pocos casos de polio detectados
fueron transmisiones a través de la frontera con Pakistán
o se dieron en áreas donde la intensidad del conflicto
entre los talibanes y el gobierno afgano interrumpió
temporalmente las campañas de vacunación.
En cambio, en Somalia el grupo terrorista Al Shabaab
no deja trabajar al personal sanitario en las áreas
que controla, ya que considera que las campañas de vacunación
son parte de un intento extranjero de imponer un gobierno
centralizado. Un millón de niños no recibieron la vacuna
entre 2010 y 2013, y hubo un brote de polio. Desde entonces,
para mejorar el alcance de las campañas se empleó a
personal local, para que trabajara con sus propios clanes
y negociar con los líderes de las milicias la entrada
a las zonas rebeldes.
En Siria, tras el inicio del levantamiento en 2011,
el gobierno impidió a la OMS operar en territorios fuera
de su control. Más de tres millones de niños quedaron
sin vacuna contra la polio, lo que produjo un brote
en las regiones rebeldes en 2013. En respuesta, se formó
una coalición ad hoc con grupos de la oposición moderados,
autoridades turcas y ONG locales, que efectuó una serie
de campañas de vacunación y logró contener el brote.
La coalición negoció la entrada a las áreas con los
líderes rebeldes locales y les permitió elegir voluntarios
para dar las vacunas. Diversas milicias (incluso el
autodenominado Estado Islámico) permitieron la realización
del trabajo en las áreas bajo su control.

Los talibanes y las diferentes agencias
sanitarias mantienen un eterno tira y afloja.
La lección es clara. Para que las campañas de vacunación
tengan éxito, es necesario el apoyo de los líderes políticos
de facto, ya se trate de un estado reconocido por la
comunidad internacional o de una milicia repudiada por
todos. Por más cuestionable que sea trabajar con grupos
como el Estado Islámico, es importante recordar que
el objetivo principal de iniciativas como la campaña
de erradicación de la polio es mejorar la salud de las
personas dondequiera que vivan.
|
2018. La gran decepción.
2018 fue la gran decepción. 2018 tampoco
sería el año en que el mundo celebrase la erradicación
de la polio, como se habían fijado las organizaciones y farmacéuticas
internacionales que conforman la Iniciativa Global de Erradicación
de la Poliomielitis (GPEI, por sus siglas en inglés), tras
incumplir plazos previos. Pero se estaba muy, muy cerca de
lograrlo y había que hacer un último esfuerzo final.
Porque detenerse cuando se está tan cerca de la meta constituiría
un potencial desastre que podría revertir en pocos años décadas
de esfuerzos, advirtieron los expertos. Hemos llegado a un
punto en el que no podemos parar, porque si lo hiciéramos
podríamos muy rápidamente, en apenas diez años, volver a tener
más de 100.000 o 200.000 casos de polio al año, alertó Michel
Zaffran, director del Programa de Erradicación de Polio de
la Organización Mundial de la Salud (OMS), en un encuentro
con periodistas con motivo del Día Mundial de la Lucha contra
la Poliomielitis que se celebró ese año. A finales
de ese periodo, los casos de polio confirmados en todo el
mundo se limitaban a 20 en solo dos países del mundo, Afganistán
y Pakistán. Junto con Nigeria, son los tres países que la
OMS calificaba como endémicos, pero en la nación africana
hacía ya dos años que no se detectaban nuevos casos,
se estaba muy cerca de considerar su certificación.
Si se iba tan despacio, es porque toda cautela
es poca cuando se trata de combatir una enfermedad tan difícil
y silenciosa como la polio, subrayaron todos los expertos
en el encuentro, presencial y virtual, que organizó desde
París la farmacéutica Sanofi Pasteur, el principal fabricante
de las dos vacunas de referencia contra la enfermedad: la
oral y la inyectable con virus inactivado.
Son, en cualquier caso, cifras muy alejadas
de las de hace 30 años, cuando el mundo se propuso erradicar
la polio y se lanzó la GPEI, una alianza mundial integrada
por gobiernos nacionales, la OMS, la Asociación Rotaria Internacional,
los Centros para el Control y la Prevención de Enfermedades
de los Estados Unidos (CDC) y UNICEF. En 1988, los casos superaban
los 350.000 en 125 países. Hace 20 años, la polio paralizaba
cada día a mil niños, mientras que en 2010 la cifra total
de niños paralizados fue de 1.349, recuerda la OMS.
Estudiar la lucha contra la polio requiere hoy
en día casi de un ejercicio de geopolítica. Porque a los desafíos
médicos y logísticos que exige un combate como este, se unen
los problemas políticos que siguen siendo el principal impedimento
para erradicar esta enfermedad, después de haber superado
ampliamente aunque con muchas dificultades los prejuicios
religiosos o tabúes, algo que se ha logrado trabajando estrechamente
con líderes religiosos y políticos locales. Si hay zonas en
Nigeria a las que los miles de voluntarios que constituyen
la primera línea del frente de vacunación y a menudo, las
principales víctimas de los conflictos no han llegado aún
es, sobre todo, por la presencia del grupo terrorista Boko
Haram.
Los persistentes conflictos en Afganistán, amenazado
tanto por los talibanes como por el Estado Islámico, y el
flujo constante de migraciones con el también problemático
vecino Pakistán, con el que forma un bloque epidemiológico,
dificultan la erradicación de la polio, que ya solo persiste
en unas zonas muy localizadas en estos países. Si no hemos
logrado erradicar (la polio) es porque se esconde en las zonas
más inaccesibles del mundo y es peligroso vacunar ahí, resumió
Zaffran. Y porque no es tan fácil, admitió, acabar con una
enfermedad tan extendida hace solo menos de una generación.
Lo que hacemos es algo que no se ha hecho antes, jamás hemos
logrado erradicar una enfermedad tan prevalente en el mundo,
subrayó. Sí, está el precedente de la viruela, cuya erradicación
fue declarada en 1980. Pero esa era una enfermedad visible,
se podía ver quién estaba infectado y así determinar dónde
estaba el virus y proceder a la vacunación para impedir que
se propagara, explicó el experto de la OMS.
La polio por el contrario se propaga de manera
silenciosa y el virus se oculta, de ahí que sea tan importante,
insistieron los expertos, lograr vacunar a cada niño en cada
bolsa poblacional que haya, por muy remota o peligrosa que
sea la zona. Una tarea fatigante, peligrosa y muchas veces
frustrante, sí, pero fundamental, subrayan los expertos. Y,
también, con claras ventajas económicas: según la profesora
de Harvard Kimberly Thompson, que lidera la iniciativa Kid
Risk, centrada en evaluar los beneficios de políticas de salud,
lo que el mundo se ahorraría si se logra erradicar la polio
oscila entre 40.000 y 50.000 millones de dólares. Una cifra
sacada, explicó, de salvar a ocho millones de niños de esta
enfermedad y, por tanto, no solo eludir los costos de su
tratamiento, sino también añadir los beneficios de su productividad
como seres humanos no afectados por las terribles discapacidades
que pueden llegar a provocar la polio. Solo se necesita, insistió
Zaffran, un empujón final. Podemos acabar este trabajo, podemos
erradicar la polio y disfrutar un mundo libre de este virus
para que nadie, nunca más, tenga miedo de contraer esta terrible
enfermedad. Un legado, afirmó, que merece saltarse una vez
más, por un año o dos más, cualquier plazo establecido.
2019. Nuevos casos.
Filipinas se preparaba a finales de 2019 para vacunar frente
a la polio a millones de niños tras el diagnóstico de la enfermedad
en dos menores, los primeros casos en el país en más de dos
décadas. Se trataba de una niña de tres años en Lanao del
Sur (isla de Mindanao) y un niño de cinco de una barriada
del área metropolitana de Manila. En ambos casos se trataba
de virus derivados de la vacuna, una forma de transmisión
de la enfermedad que puede producirse de forma muy excepcional
cuando las campañas de vacunación son incompletas o irregulares.
El viceministro de Salud filipino, Rolando Enrique Domingo,
admitió que el alcance de estas campañas "se ha visto reducido
en los últimos cinco años".
"Hemos aprendido la lección, es hora de movilizarse y realmente
empezar a vacunar a todos los niños, asegurándonos de que
la campaña se mantiene todos los años", añadió. Según Domingo,
la inmunización frente a la polio solo llega al 70% de los
menores de cinco años del país, muy lejos del 95% considerado
seguro.
La declaración del brote, formalizada por la autoridades
el 19 de Agosto, llegaba en un momento especialmente delicado
para Filipinas, que desde enero se ocupaba de forma simultánea
de sendos brotes de dengue y sarampión que ya habían
causado más de un millar de muertos. También era un momento
problemático para la reputación de las vacunas en el país
tras la controvertida campaña contra el dengue desarrollada
en 2016, la primera llevada a cabo en el mundo contra esta
enfermedad. Un grupo de expertos designados por el Gobierno
filipino relacionó la vacuna utilizada, Dengvaxia,
con la muerte de 119 niños. La empresa fabricante, Sanofi,
insistió en la seguridad de la presentación.
|
La polio es una grave enfermedad infecciosa contra
la que no existe tratamiento específico y que afecta
al sistema nervioso. Causa parálisis, la mortalidad
puede alcanzar hasta el 20% y entre el resto de los
afectados los daños irreversibles son muy comunes. El
virus que lo causa se propaga con facilidad en zonas
con carencias en medidas públicas de saneamiento.
Hay Gobiernos, como el australiano, que
están optando por quitar beneficios sociales a aquellas
familias que opten por la no vacunación.
|
El ministro de Salud, Francisco Duque, informó que el virus
había sido detectado en el alcantarillado de Davao
(la ciudad más grande de Mindanao) y en una parte degradada
de área metropolitana de Manila. Duque anunció la extensión
de las campañas de vacunación abiertas para alcanzar a cinco
millones de niños menores de cinco años. Según datos de la
Organización Mundial de la Salud (OMS), en los últimos años
también se han registrado brotes de virus derivados de la
vacuna de la polio en Madagascar, Camerún, la República Dominicana
y Haití, entre otros.
Estos brotes pueden suceder cuando la vacuna utilizada es
la oral, compuesta por virus atenuados. Si en una zona coinciden
coberturas vacunales bajas y condiciones higiénicas deficientes,
puede producirse una transformación neurovirulenta del virus.
Según informes de la OMS, esta transformación se produce de
forma "muy excepcional" cuando "el virus atenuado empieza
a circular" gracias a la existencia de una "población suficiente
de niños sin inmunizar". En estos casos, "si el virus encuentra
las condiciones para seguir circulando durante un largo periodo
de tiempo, de 12 a 18 meses, puede sufrir mutaciones genéticas
que le lleven a recuperar su neurovirulencia". Aunque graves,
estos episodios son muy poco frecuentes. Según datos de la
OMS, entre 2000 y 2011 se administraron en el mundo más de
10.000 millones de dosis orales de la vacuna de la polio.
En ese mismo periodo de tiempo se registraron 20 brotes, con
580 afectados. Las estimaciones del organismo es que sin la
vacuna, más de seis millones de niños hubieran sufrido el
azote de la enfermedad en esos 11 años.
El uso de la vacuna oral está justificado en algunos países
por su facilidad y comodidad de uso. Esta presentación oral
permite además que otros niños que no han recibido la vacuna
desarrollen inmunidad igualmente. Esto ocurre porque acaban
entrando en contacto con el virus atenuado de forma indirecta.
En España, como en el resto de países europeos y desarrollados,
la vacuna preferente es parenteral o inyectable, que está
compuesta por virus inactivados.
La vecina Malasia recibía la noticia a finales de
ese año. Un bebé de tres meses, diagnosticado de poliomielitis,
era el primer caso reportado en el país en casi tres décadas.
El pequeño afectado, residente en Tuaran, en la isla de Borneo,
dio positivo en un examen realizado después de ser ingresado
en el hospital con fiebre y debilidad muscular, informó en
su momento el director general de Salud, Noor Hisham Abdullah,
en un comunicado. "El paciente está siendo tratado en una
sala de aislamiento y está en condición estable, pero aún
necesita asistencia para respirar", explicó.
Malasia fue declarada libre de poliomielitis en el año 2000,
después de informar su último caso conocido de la enfermedad
en 1992. Su resurgimiento, venia pocos meses después de que
Filipinas, al norte de Borneo, informara sus primeros casos
de poliomielitis desde 1993 en septiembre. En aquel caso,
dos niños enfermaron por un virus derivado de la vacuna, una
forma de transmisión causada por las bajas coberturas de inmunización.
|
"Si seguimos así, no erradicaremos la polio", se lamentaba
Oliver Rosenbauer, de la Organización Mundial de la
Salud (OMS), con cierto tono de irritación en la voz.
Sin embargo, la verdad es que la lucha contra el virus
de la poliomielitis, causante de la parálisis infantil,
ha sido un éxito en todo el mundo. La enfermedad se
ha erradicado prácticamente en todos los países excepto
Pakistán y Afganistán. El año 2019 tenía que haberse
convertido en el año de la victoria, el primero tras
dos décadas y media de campañas y esfuerzos intensivos
para deshacerse de esta dolencia vírica altamente contagiosa
en los dos países asiáticos. En la República Islámica
de Pakistán las perspectivas eran buenas... hasta el
22 de abril de 2019. A partir de esa fecha se han declarado
91 nuevos casos, siete veces más que en 2018. La mayoría
se registraron en Jaiber Pastunjuá, una provincia ultra
conservadora del norte del país, fronteriza con Afganistán.
¿Qué ha pasado y por qué Pakistán no consigue librarse
de la enfermedad?
En abril de 2019 comenzaron por segunda vez en el año
los llamados Días Nacionales de Vacunación (NID, por
sus siglas en inglés) en el país. 260.000 colaboradores
tenían la misión de vacunar a más de 37 millones de
niños y bebés en todo Pakistán. Durante estas campañas,
los vacunadores van de casa en casa para comprobar si
hay niños y administrarles la inmunización por vía oral.
Además, se puede vacunar a los pequeños en los centros
de salud, las mezquitas y los hospitales.

Dos colaboradores de la campaña de vacunación
junto al peaje de Karachi. También los niños que viajan
en los autobuses de paso tienen que someterse a los
controles para detectar el virus de la poliomielitis.
La mayoría de los colaboradores proceden de la misma
región en la que realizan su tarea. Conocen las costumbres
del sitio, han asistido a cursillos en los que se los
ha preparado para su misión y han participado en simulaciones
en las que han aprendido a tratar con los padres reacios.
Según informaba la pakistaní Tayaba Gul, el 22 de abril
los vacunadores fueron además a los colegios y las madrasas
instituciones educativas islámicas tradicionales de
Jaiber Pastunjuá. Al cabo de un tiempo, varios niños
de una de esas escuelas acudieron al hospital aquejados
de diarrea, náuseas y dolor de cabeza, supuestamente
a consecuencia de la vacuna.
Cuenta Gul que la noticia corrió como la pólvora, de
resultas de lo cual otros padres también llevaron a
sus hijos al hospital sin motivo. A las pocas horas
aparecieron en Facebook noticias sobre los efectos nocivos
de la vacuna de la poliomielitis que se fueron propagando
cada vez más. Según Gul, las consecuencias se precipitaron.
Los enemigos de la vacunación prendieron fuego a un
consultorio médico, y una vacunadora y dos policías
que acompañaban a los colaboradores en Jaiber Pastunjuá
fueron asesinados. A raíz de estos hechos, alrededor
de 100.000 padres se negaron a que sus hijos recibiesen
la vital vacuna y la campaña se interrumpió.
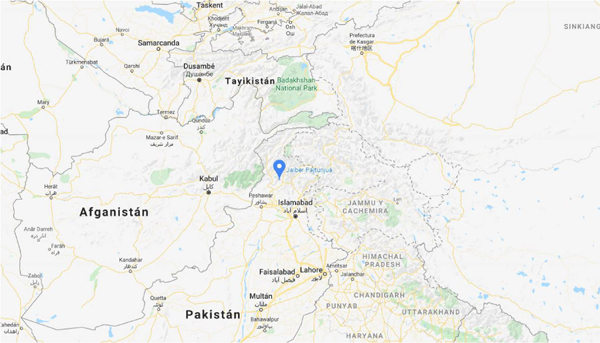
La provincia de Jaiber Pastunjuá, en Pakistán.
Sin embargo, Aziz Memon considera que la histeria no
estaba justificada. Desde mediados de la década de 1990,
Memon lidera el movimiento EndPolioNow (acabemos ya
con la polio) en Pakistán. "En el pasado también hemos
visto situaciones así", asegura. La diferencia es que
esta vez los bulos se propagaron más deprisa por las
redes sociales. Continuamente circulan rumores sobre
los supuestos efectos negativos de la vacuna para el
control de la natalidad de los musulmanes o calificándola
de "veneno de los estadounidenses".
|

Este mes ya hemos hablado de los antivacunas.
La Real Expedición Filantrópica de la Vacuna,
también conocida como Expedición Balmis en referencia al médico
español Francisco Javier Balmis, fue una expedición de carácter
filantrópico que dio la vuelta al mundo y duró desde 1803
hasta 1806. Su objetivo era en principio que la vacuna de
la viruela alcanzase todos los rincones del Imperio español,
ya que la alta mortandad del virus estaba ocasionando la muerte
de miles de niños. El rey Carlos IV apoyó y sufragó con fondos
públicos al médico de la corte, el doctor Balmis, en su idea
de una vacunación masiva de niños a lo largo del imperio,
ya que su propia hija, la infanta María Teresa, había fallecido
a causa de la enfermedad. Se considera la primera expedición
sanitaria internacional de la historia. Se puede entender
globalmente como «una caravana infantil con rumbo al Nuevo
Mundo para transportar la vacuna y prevenir las epidemias
de viruelas. Dando como resultado uno de los viajes más extraños
que tiene como protagonista a la medicina y a la ciencia en
el siglo XIX».
En 1796 durante el momento de mayor extensión
del virus de la viruela en Europa, un médico rural inglés,
Edward Jenner, observó que las ordeñadoras de vacas lecheras
adquirían ocasionalmente una especie de «viruela de vaca»
o «viruela vacuna» (cowpox) por el contacto continuado con
estos animales, y que era una variante leve de la mortífera
viruela «humana», contra la que quedaban así inmunizadas.
Tomó suero de esta vacuna y consiguió inocularlo a James Philips,
un niño de 8 años. El pequeño mostró síntomas de la infección
de viruela vacuna, pero mucho más leve, y no murió. El resto
de los niños inoculados respondieron sorprendentemente bien.
Jenner publicó finalmente sus trabajos en 1798, y ya en diciembre
de 1800 la vacuna había llegado a España, concretamente a
Puigcerdá, de la mano del doctor Francisco Piguillem i Verdacer.
Tanta celeridad, en un tiempo en que las noticias viajaban
a caballo o en barco de vela, da una imagen de la gravedad
de las circunstancias. Rápidamente el método de Jenner se
difundió por Europa, y Francisco Javier de Balmis tradujo
al español el libro del francés Jacques-Louis Moreau de la
Sarthe, en el cual se detallaba el procedimiento para vacunar.
Cinco años después de la publicación de este descubrimiento,
en 1803, el rey de España Carlos IV, que había perdido a una
de sus hijas por la viruela, María Teresa (1791-1794), aconsejado
por su médico de corte Balmis, mandó organizar una expedición
para extender la vacuna a todos los dominios de Ultramar (América
y Filipinas).

Monumento en el puerto de La Coruña en homenaje
a los niños de la expedición.
Además, en 1805 se promulgó una real cédula
mandando que en todos los hospitales se destinase una sala
para conservar el fluido vacuno. El elegido para esta misión
fue el alicantino Balmis, que partió de La Coruña con los
veintidós niños que iban a llevar el fluido vacuno en sus
brazos hasta América, y 2000 ejemplares del libro sobre la
vacuna, para establecer juntas de vacunación en las ciudades
visitadas que garantizasen la conservación del fluido y la
vacunación a las generaciones futuras. Era la primera vez
en la historia que se preparaba lo que ahora llamaríamos una
misión humanitaria de medicina preventiva, y que significó
uno de los primeros pasos para la erradicación de la enfermedad
a escala mundial.
Uno de los principales problemas que se presentaron
a la hora de idear la expedición fue cómo conseguir que la
vacuna resistiese todo el trayecto en perfecto estado. La
solución se le ocurrió al mismo Balmis: llevar en el viaje
a cierto número de niños, e ir pasando cada cierto tiempo
la vacuna de uno a otro mediante el contacto del fluido de
las pústulas.
La operación comenzó con el flete del navío
María Pita que llevaba a veintidós niños huérfanos (entre
tres y nueve años) que habían sido inoculados con la vacuna
aún viva en su cuerpo; Balmis, prestigioso cirujano; dos médicos
asistentes, dos prácticos, tres enfermeras y la rectora del
orfanato Casa de Expósitos de La Coruña Isabel Zendal Gómez.
El 30 de noviembre de 1803 zarpó el navío con 37 personas
desde el puerto de La Coruña. Entre los veintidós niños había
seis venidos de la Casa de Desamparados de Madrid, otros once
del Hospital de la Caridad de La Coruña y cinco de Santiago.
La vacuna debió ser llevada por niños que no hubieran pasado
la viruela, y se transmitió de uno a otro cada nueve o diez
días. Niños entre los que se encontraba el propio hijo de
Isabel, Benito Vélez, de nueve años, y Andrés Naya (8 años),
Antonio Veredia (7 años), Cándido (7 años), Clemente (6 años),
Domingo Naya (6 años), Francisco Antonio (9 años), Francisco
Florencio (5 años), Gerónimo María (7 años), Jacinto (6 años),
José (3 años), Juan Antonio (5 años), Juan Francisco (9 años),
José Jorge Nicolás de los Dolores (3 años), José Manuel María
(6 años), Manuel María (3 años), Martín (3 años), Pascual
Aniceto (3 años), Tomás Melitón (3 años), Vicente Ferrer (7
años), Vicente María Sale y Bellido (3 años) y un niño más
que falleció durante el viaje.
Las normas de la expedición indicaban claramente
el cuidado que los niños debían recibir. Ninguno de ellos
regresó a Galicia.
Cada niño recibió un hatillo que contenía dos
pares de zapatos, seis camisas, un sombrero, tres pantalones
con sus respectivas chaquetas de lienzo y otro pantalón más
de paño para los días más fríos. Para el aseo personal: tres
pañuelos para el cuello, otros tres para la nariz y un peine;
y para comer: un vaso, un plato y un juego completo de cubiertos.
La misión consiguió llevar la vacuna hasta las islas Canarias,
Venezuela, Colombia, Ecuador, Perú, Nueva España, las Filipinas
y China. El barco llevaba instrumental quirúrgico e instrumentos
científicos, así como la traducción del Tratado práctico e
histórico de la vacuna, de Moreau de la Sarthe, para ser distribuido
por las comisiones de vacunación que se fundaran. La expedición
llegó a Santa Cruz de Tenerife, donde pasó un mes vacunando,
y salió de Canarias el 6 de enero de 1804, llegando a Puerto
Rico el 9 de febrero de 1804. No se necesitó vacunar a la
población de Puerto Rico ya que la vacuna fue llevada a la
isla desde la colonia danesa de Saint Thomas. El 26 de mayo
de 1804 llegó al puerto de La Habana, quedando sorprendidos
al observar que la vacunación contra la viruela ya había sido
llevada a cabo gracias a la actividad de Tomás Romay.
Capitanía General de Venezuela.
La expedición se dividió en La Guaira: Balmis
se trasladó a Caracas, donde instaló la Junta Central de la
Vacuna con el apoyo de José Domingo Díaz y Vicente Salias
antes de marchar a Puerto Cabello y La Habana. El poeta venezolano
Andrés Bello escribió incluso una «Oda a la vacuna» en 1804.
José Salvany y Lleopart, el segundo cirujano, se adentró en
la Nueva Granada (actuales Colombia,Venezuela, Ecuador y Panamá)
y el Virreinato del Perú (actuales Perú, Chile y Bolivia).
Le tomo siete años recorrer el territorio, y los esfuerzos
del viaje se llevaron la vida del propio Salvany, que murió
en Cochabamba en 1810.
Nueva España (1805).
En el territorio del actual México, Balmis recogió
veinticinco huérfanos para que mantuvieran la vacuna viva
durante la travesía del océano Pacífico, a bordo del navío
Magallanes. Partieron el 8 de febrero de 1805 del puerto de
Acapulco rumbo a Manila, llegando a dicha ciudad el 15 de
abril de 1805.
Capitanía General de Filipinas.
En las Filipinas la expedición recibió una importante
ayuda de la Iglesia local para organizar las vacunaciones
de indígenas. El 14 de agosto de 1809 el grueso de la expedición
regresó a Acapulco, mientras Balmis, descartando volver a
tierras novohispanas, siguió avanzando hacia la China. Isabel
permanecería en Puebla con su hijo; ya no volverían a España.
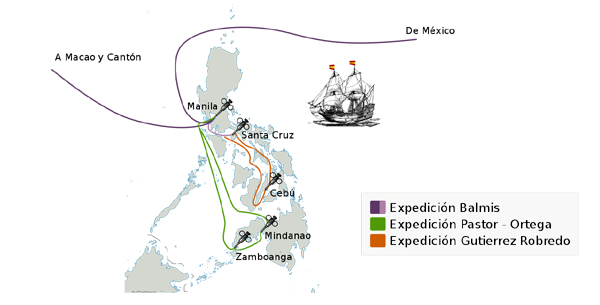
Recorrido de la expedición en las Filipinas.
China.
Conociendo que la vacuna no había alcanzado
China, Balmis solicitó permiso para marchar hacia Macao, permiso
que le fue concedido, partiendo de Manila el 3 de septiembre
de 1805. Balmis arribó finalmente, y tras un accidentado viaje
a la colonia portuguesa de Macao, el 5 de octubre de ese mismo
año se adentró en territorio chino. Vacunó a la población
de varias ciudades hasta llegar a la provincia de Cantón.
En su camino de vuelta a España, Balmis consiguió
convencer a las autoridades británicas de la isla Santa Elena
(1806) para que accediesen a la vacunación de la población.
El propio descubridor de la vacuna de la viruela Edward Jenner
escribió sobre la expedición:
No puedo imaginar que en los anales de la Historia
se proporcione un ejemplo de filantropía más noble y más amplio
que este.
Sobre el mismo hecho Alexander von Humboldt
escribía en 1825:
Este viaje permanecerá como el más memorable
en los anales de la historia.
La expedición en la ficción:
- 2006: La novelista dominicano-estadounidense
Julia Álvarez escribió un relato de ficción sobre la expedición
desde la perspectiva de la rectora del orfanato, Isabel Zendal
Gómez, en Saving the World (2006).
- 2010: La expedición fue recreada también por
la escritora madrileña Almudena de Arteaga en su novela Ángeles
custodios, de 2010.
- 2016: La película de TVE 22 ángeles, de Miguel
Bardem (2016), está basada en la novela Ángeles custodios
(2010).
- 2011: Esta expedición es el tema central de
la novela de Antonio Villanueva Edo Los héroes olvidados (2011).
- 2013: El escritor zaragozano Javier Neveo
novela la expedición, narrada por uno de los niños, en Los
niños de la vacuna (2013).
- 2015: El ganador del Premio Planeta, Javier
Moro, cuenta en clave novelística la historia de estos niños
en su libro A flor de piel (2015).
- 2017: La escritora española María Solar relata
en su libro Los niños de la viruela (2017) los momentos previos
al embarque desde La Coruña y la historia de Isabel Zendal
con los niños.
|
En este mundo extraño conviven quienes
piensan que Elvis sigue vivo, los que niegan que el
hombre pisase la Luna y los que creen que el ser humano
y los dinosaurios coexistieron. También están los antivacunas.
A diferencia de los anteriores, estos últimos pueden
convertirse en un peligro para la salud pública.
Las vacunas son probablemente el mayor
avance contra las enfermedades en la historia de la
humanidad. No es una opinión, es lo que asegura la grandísima
mayoría de la comunidad científica a la luz de la evidencia
de los datos. La Organización Mundial de la Salud estima
que evitan entre dos y tres millones de muertes cada
año. Sin embargo, al no llegar a todo el mundo, dos
millones de personas fallecen anualmente por patologías
prevenibles. La poliomielitis, un mal que ocasiona terribles
secuelas, está cerca de su erradicación gracias a la
inmunización, que también ha logrado rebajar la mortalidad
del sarampión en un 74% en solo una década (de 2000
a 2010). Esta enfermedad, que puede ir camino de su
completa desaparición por medio de las vacunas, como
sucedió con la viruela, está reapareciendo en algunos
países ricos donde estaba prácticamente suprimida. En
estos mismos lugares, la difteria, una dolencia causada
por una bacteria que se caracteriza por la inflamación
de las vías respiratorias, es una anécdota, cuando no
inexistente. En España, en 1941 se registraron 1.000
casos por cada 100.000 habitantes. En 1945 se inició
una campaña de vacunación que fue haciendo desaparecer
la dolencia hasta 1987, fecha en la que se registró
el último caso. Hasta mediados de 2015, cuando se detectó
la bacteria en un niño no vacunado en Olot que acabó
falleciendo. En España, como en casi todo el mundo,
la inmunización no es obligatoria. Puede rechazarse
por motivos de conciencia, por simple ignorancia o por
creencias, como sucedió con el menor de Olot. Sus padres
eran contrarios a las vacunas y partidarios de las medicinas
alternativas, según fuentes de la localidad.
A la vista de la efectividad de las vacunas
y de lo que puede suponer rechazarlas, la pregunta es:
¿Qué lleva a unos padres a poner en peligro la vida
de sus hijos innecesariamente? ¿Cuáles son estos motivos
de conciencia o ideológicos que se anteponen a la salud
y al avance científico? El pediatra Carlos González,
autor del libro En defensa de las vacunas (Temas de
hoy, 2011), explica que a medida que la enfermedad va
desapareciendo y la población la olvida (los más jóvenes
ni siquiera han visto sus consecuencias), el miedo a
la dolencia se convierte en temor a los efectos secundarios
de las vacunas, que aunque pueden existir, son escasos
y, en la grandísima mayoría de los casos, leves. Estos
miedos están alimentados por falsas creencias de los
padres. Generalmente, quienes deciden no vacunar a sus
hijos están muy informados: han leído libros y visitado
decenas de páginas de internet, pero están muy mal informados,
explica.
Y aquí entran en juego los antivacunas.
Mientras organizaciones internacionales recaudan miles
de millones de euros cada año para llevar las vacunas
allí donde no pueden permitírselas, en los lugares donde
sobra el dinero para ellas hay un movimiento que las
rechaza. Como apunta J. M. Mulet en su libro Medicina
sin engaños (Destino, 2015), en algunos barrios de
California la tasa de vacunación está al nivel de Sudán
del Sur. Los antivacunas inundan internet con falacias
y mitos que exageran sus efectos secundarios, falsean
los datos para minimizar la efectividad de la inmunización,
meten el miedo en nombre de lo natural frente a lo
químico, esbozan teorías conspirativas de las farmacéuticas
y los Gobiernos y aprovechan los errores y las negligencias
que han existido en la historia de los tratamientos
como ejemplos para apoyarlas. Todos estos argumentos
están detalladamente refutados por González en su libro.
Ante este panorama, quienes beben únicamente
de las fuentes equivocadas tienen un total convencimiento
de que las vacunas son negativas y que ponen en peligro
a sus hijos. A otros simplemente les llega el runrún
de que algo malo esconden las inyecciones y deciden
evitar ese supuesto mal trago al niño aprovechando la
inmunidad colectiva, ya que si la grandísima mayoría
de la población está vacunada, los virus o las bacterias
que causan las enfermedades no tienen dónde propagarse.
Esta postura resulta especialmente irritante para algunos
médicos, como la doctora Jennifer Raff, que escribió
en el Huffington Post: Este es uno de los argumentos
más deleznables que he oído nunca. Para empezar, las
vacunas no siempre son cien por cien efectivas, por
lo que es posible que un niño vacunado se contagie si
está expuesto a la enfermedad. Peor aún, hay algunas
personas que no pueden vacunarse porque son inmunodeficientes,
o porque son alérgicas a algún componente. Esa gente
depende de la inmunidad colectiva para su protección.
Quienes deciden no vacunar a sus hijos frente a enfermedades
infecciosas no solo están arriesgando la salud de sus
hijos, sino también la de otros niños.
La siguiente pregunta probablemente sería:
¿qué ganan los antivacunas propagando esta desinformación?
Algunos, dinero. Independientemente de que crean más
o menos sinceramente lo que dicen, existe un negocio
en torno al miedo antivacunas, aunque para otros sean
creencias sin ánimo de lucro. La figura mundial más
destacada del movimiento es el médico británico Andrew
Wakelfield, que en 1998 publicó en la prestigiosa revista
The Lancet un estudio que aseguraba que la triple vírica
contra el sarampión, las paperas y la rubeola causaba
autismo. Como detalla el periodista Luis Alfonso Gámez
en su blog Magonia, el objetivo último de Wakefield
era desacreditar la triple vírica para hacerse millonario
con vacunas alternativas. El estudio se demostró fraudulento,
Wakefield fue expulsado del Colegio de Médicos del Reino
Unido y la revista retiró el artículo. Pero esto no
impidió que el supuesto informe impulsase el movimiento
antivacunación en todo el mundo y que todavía hoy se
oiga a quien relaciona los trastornos autistas con las
vacunas, a pesar de que cada vez más concluyentes investigaciones
rechazan esta asociación.

En España, antes de publicarse este pseudoestudio
de Wakefield ya existía la LIGA para la libertad de
la vacunación, un movimiento naturalista que más que
la libertad promulga la antiinmunización. Lo encabeza
el médico Xavier Uriarte, que en 2003 publicó Los peligros
de las vacunas (Ática Salud). Él, junto a su colega
Juan Manuel Marín Olmos, autor de Vacunaciones sistemáticas
en cuestión (Editorial Icaria, 2004), son seguramente
dos de las cabezas visibles más significadas del movimiento
antivacunas en el país, aunque a ellos mismos no les
gusta este calificativo.
Para hacerse una idea de su contenido,
este es uno de los párrafos del de Uriarte: Ante cualquiera
de las enfermedades, tanto eruptivas [
] como no eruptivas
difteria, tos ferina, polio, gripe y hepatitis la
actitud más adecuada es dejar transcurrir el proceso
natural de la enfermedad. En el caso de la difteria,
por ejemplo, la mortalidad era antiguamente de entre
el 30% y el 50%. Con fármacos adecuados se reduce al
5% y es por eso que en el brote de Olot, lo primero
que se hizo fue solicitar con urgencia un tratamiento
con la antitoxina para la difteria, que llegó en avión
desde Rusia tras varios días de alerta. Nada más lejos
de los consejos de Uriarte. Quien sí dio explicaciones
sobre su posición fue Miguel Jara, periodista y socio
de un bufete de abogados especializados en pleitear
por daños atribuidos a medicamentos que más recientemente
ha lanzado su libro Vacunas las justas (Península, 2015):
Yo no soy antivacunas, soy crítico y me parece digna
de escuchar cualquier opinión razonada. No soy médico
y los cito a ellos en mi libro: parece ser que las más
antiguas y consolidadas son las más necesarias y hay
otras que se han introducido más recientemente que lo
son menos y pueden presentar más problemas. Pero no
estoy ni en contra ni a favor de las inmunizaciones,
abogo por que la gente elija. Lo cierto es que la gente
ya puede elegir. El problema es que si hay muchos que
se decantan por no vacunar, la inmunización de grupo
desciende y pueden surgir epidemias. Por eso, hay Gobiernos
como el australiano, que están optando por quitar beneficios
sociales a aquellas familias que opten por la no vacunación.
En algunos Estados de EE UU no se permite escolarizar
a los niños si no están inmunizados para evitar brotes
infecciosos en los centros educativos, algo que ha sucedido
con el sarampión, por ejemplo, en centros alternativos
que promulgan una visión supuestamente natural de la
medicina.
No vacunar a un menor no solo le puede
perjudicar a él, sino a quienes le rodean, ya que se
debilita la inmunización de grupo.
El doctor Carlos González es muy crítico
con las posiciones tibias con respecto a las vacunas,
ya que según explica, las que se aplican tienen una
seguridad y efectividad contrastada. El consenso es
el calendario de vacunaciones del Ministerio de Sanidad.
En todos los países son muy similares, aunque no exactamente
iguales. Puede variar según la incidencia de unas y
otras enfermedades. En otras ocasiones existen pequeñas
discrepancias: si hace falta ponérsela a toda la población
o no, depende de los riesgos de vacuna, lo que cuesta
y lo que hace. Esa valoración puede ser distinta en
cada país. El debate sobre si vacunar o no es claramente
un problema del primer mundo. En los países en desarrollo
no se pueden permitir ese lujo; la duda no es si aplicar
o no las inmunizaciones, sino cómo hacerlo al mayor
número de personas posibles para evitar muertes. Muchos
cooperantes incluso han dado su vida en el intento,
ya que el fundamentalismo islamista en Nigeria y Pakistán
ha promovido una cruzada terrorista contra los sanitarios
que tratan de erradicar la polio en estos países, lo
que supondría otro hito en la historia de la humanidad:
suprimir otra enfermedad de la faz de la tierra. Gracias,
otra vez, a las vacunas.
|
--------------------------------------------------------------------------------------------------------------


--------------------------------------------------------------------------------------------------------------

--------------------------------------------------------------------------------------------------------------
|
